
Naviguer dans la transition : Stratégies durables pour le financement des soins de santé dans la région de la Méditerranée orientale
Author:
Samuel Muniu et Amida Kariburyo
Article Type:Article Number: 6
Le groupe de la région de la Méditerranée orientale (EMRC) du Conseil du Fonds mondial a tenu sa réunion annuelle en Tunisie, attirant des responsables gouvernementaux, des professionnels de la santé et des représentants d'organisations internationales. Cet article résume les discussions, qui ont mis en évidence la nécessité d'améliorer l'accès aux soins de santé et de passer du soutien du Fonds mondial aux ressources nationales. Cette transition est essentielle pour parvenir à l'autonomie et à la durabilité, en particulier dans la lutte contre le VIH, la tuberculose et le paludisme.
Le groupe de la région de la Méditerranée orientale (EMRC) du Conseil du Fonds mondial, composé de 15 pays, a tenu sa réunion annuelle en Tunisie du 27 au 29 février 2024. L’événement a attiré des responsables gouvernementaux, des professionnels de la santé et des représentants d’organisations internationales. Les discussions ont porté sur l’amélioration de l’accès aux soins de santé et de l’engagement des parties prenantes dans la région, en mettant notamment l’accent sur la transition du soutien du Fonds mondial vers les ressources nationales. Cette transition est essentielle pour parvenir à l’autonomie et à la durabilité des systèmes de santé, en particulier dans la lutte contre le VIH, la tuberculose et le paludisme. Dans cet article, nous explorons les idées recueillies lors de la réunion de l’EMRC, en mettant l’accent sur la durabilité et la transition du soutien du Fonds mondial vers les ressources nationales.
Contexte
L’Organisation mondiale de la santé (OMS) estime que dans la région de la Méditerranée orientale (EMR), en 2022, environ 490 000 personnes étaient séropositives, mais que seulement 38 % d’entre elles connaissaient leur statut et que 27 % recevaient un traitement. Environ 130 000 personnes ont reçu une thérapie antirétrovirale. Les décès liés au VIH ont augmenté de 72 % entre 2010 et 2022, pour atteindre 20 000. En 2020, le taux de tuberculose était de 112 pour 100 000 habitants, contribuant à près de 8 % des cas mondiaux, le Pakistan (70 %) et l’Afghanistan (9 %) affichant les proportions les plus élevées. La même année, 80 000 patients atteints de tuberculose et non infectés par le VIH sont décédés dans la région. Les sept pays de la région de la Méditerranée orientale où le paludisme était endémique en 2022 représentaient 3 % des cas de paludisme dans le monde. Le Soudan avait la charge de morbidité la plus élevée (41 %), suivi du Pakistan, de la Somalie, du Yémen, de l’Afghanistan et de Djibouti.
Le Fonds mondial dans la région de la Méditerranée orientale
La région de la Méditerranée orientale est composée de 15 pays du Moyen-Orient et de l’Afrique du Nord (figure 1).
Figure 1 : Groupe d’intérêt du Fonds mondial pour la région de la Méditerranée orientale

Source: EMRC
Neuf pays de l’EMRC devraient quitter le financement du Fonds mondial d’ici 2028 : Djibouti pour le paludisme, l’Égypte pour la tuberculose, l’Iran pour le VIH, l’Irak pour la tuberculose, la Jordanie pour la tuberculose, la Libye pour la tuberculose, la Namibie pour le VIH, la tuberculose et le paludisme, le Pakistan pour le paludisme et la Palestine pour le VIH et la tuberculose.
Mohamed Chakroun, chef du service des maladies infectieuses à l’hôpital universitaire Fattouma Bourguiba de Monastir et président de l’instance de coordination nationale (ICN) de la Tunisie, est membre du Conseil d’administration du Fonds mondial pour la région. Mohsen Asadi-Lari, professeur d’épidémiologie à l’Université des sciences médicales de Téhéran et membre de l’Instance de coordination nationale en Iran, est le membre suppléant pour la région.
Entre les cycles 2023-2025 et 2020-2022, le financement du Fonds mondial pour la région a augmenté (figure 2).
Figure 2 : Financement du Fonds mondial à l’EMRC
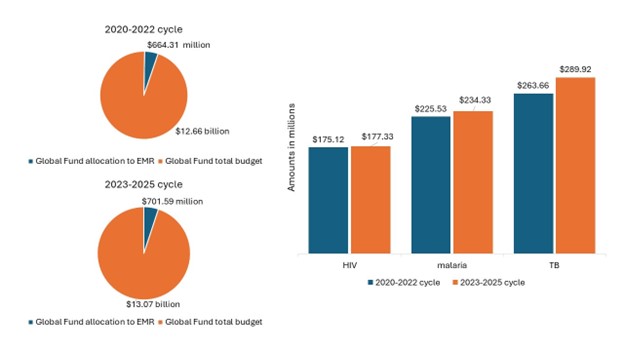
Source: Global Fund Data Explorer
Points forts de la réunion de l’EMRC
Le concept de transition durable dans les soins de santé, tel que défini par le Partenariat international pour la santé en vue de la couverture sanitaire universelle (CSU), est la capacité d’un système de santé à maintenir ou à améliorer la couverture des interventions prioritaires telles que le VIH, la tuberculose et le paludisme, tout en progressant vers la CSU. Cette transition repose sur deux piliers essentiels : la viabilité financière et l’amélioration de l’efficacité.
La viabilité financière implique que les gouvernements augmentent les allocations nationales pour les interventions sanitaires essentielles, en alignant les dépenses de santé sur la croissance économique. Cette démarche est essentielle pour réduire la dépendance à l’égard des sources de financement extérieures et garantir la stabilité à long terme de l’offre de soins de santé. L’amélioration de l’efficacité, le deuxième pilier, implique l’intégration des services de lutte contre le VIH, la tuberculose et le paludisme dans des initiatives plus larges en matière de soins de santé. L’utilisation de technologies et de méthodes de mise en œuvre innovantes permet d’optimiser l’utilisation des ressources et la prestation de services, contribuant ainsi de manière significative à la viabilité des systèmes de santé.
Ghada Muhjazi, responsable technique au bureau régional de l’OMS pour la Méditerranée orientale, a d’ailleurs souligné que « les efforts visant à améliorer l’efficacité peuvent être réalisés grâce à l’intégration ou à un meilleur alignement des services de lutte contre le VIH, la tuberculose et le paludisme avec d’autres services de santé, ou grâce à l’introduction de technologies et de méthodes de mise en œuvre innovantes et rentables ».
La politique du Fonds mondial en matière de durabilité, de transition et de cofinancement (CST) souligne l’importance d’intégrer les principes de durabilité dans tous les documents stratégiques, y compris les plans stratégiques nationaux et les demandes de financement. En donnant la priorité à la durabilité, les pays atténuent le risque de baisse de performance ou d’effondrement lors de la transition du soutien du Fonds mondial. Qu’il s’agisse d’une transition progressive ou brutale, un engagement ferme en faveur des principes de durabilité garantit le succès continu des programmes de soins de santé.
Promouvoir la viabilité financière
La réunion a souligné que la viabilité financière était la pierre angulaire du processus de transition. Une analyse documentaire menée dans la région de la Méditerranée orientale a mis en lumière les opportunités et les défis liés au renforcement de la durabilité dans les soins de santé, notamment en ce qui concerne les programmes de lutte contre le VIH, la tuberculose et le paludisme. Une constatation importante a mis en évidence la dépendance relativement faible à l’égard du financement externe pour les dépenses de santé globales dans la région, seuls quelques pays dépendent du Fonds mondial (figure 3). Cela laisse entrevoir la possibilité d’augmenter les allocations nationales.
Figure 3 : Dépendance de l’EMRC à l’égard du financement externe pour l’ensemble des dépenses de santé, en pourcentage du total, 2019
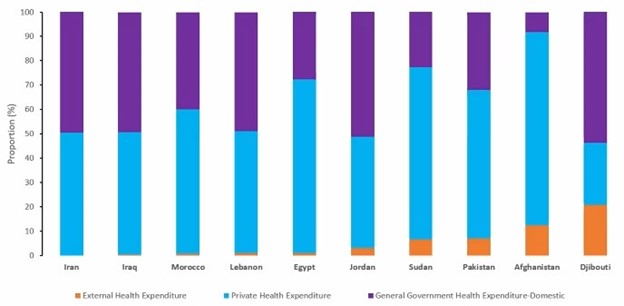
Source : Présentation de la réunion de l’EMRC
Cependant, l’examen a également révélé un contraste frappant dans le financement des programmes de lutte contre le VIH, la tuberculose et le paludisme, avec une dépendance importante à l’égard du soutien du Fonds mondial (figure 4). Par exemple, l’analyse a révélé que la majorité des pays de la région dépendent fortement du soutien du Fonds mondial pour le paludisme et la tuberculose, avec plus de 75 % des financements provenant de l’extérieur. De même, plusieurs pays dépendent du Fonds mondial pour plus de 50 % du financement de leurs programmes de lutte contre le VIH. Ce déséquilibre souligne la nécessité urgente de diversifier les sources de financement et d’augmenter l’allocation nationale pour ces maladies graves.
Figure 4 : Dépendance à l’égard du financement du Fonds mondial pour le VIH, la tuberculose et le paludisme dans l’EMRC
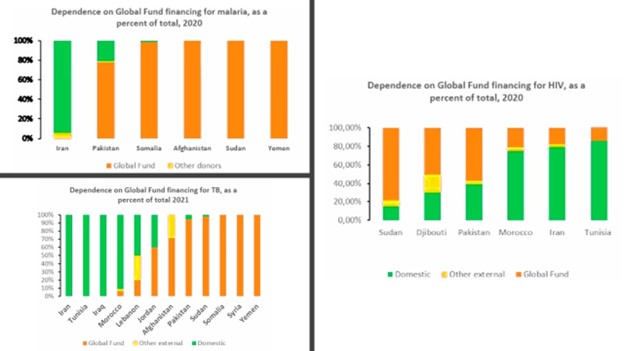
Source : Présentation de la réunion de l’EMRC
Cette dépendance à l’égard du financement externe pour des maladies spécifiques souligne la nécessité de diversifier les sources de financement et d’augmenter les allocations nationales pour garantir la durabilité de ces interventions sanitaires essentielles. L’engagement de l’EMRC en faveur de la réalisation de la CSU constitue une opportunité prometteuse (figure 5). Si les pays respectent cet engagement, cela signifie un changement en faveur du maintien et de l’extension de la couverture des interventions prioritaires, notamment le VIH, la tuberculose et le paludisme. Cela implique non seulement d’augmenter les allocations nationales, mais aussi d’améliorer l’efficacité de la prestation des soins de santé.
Figure 5 : Engagement des pays de l’EMRC en faveur de la CSU
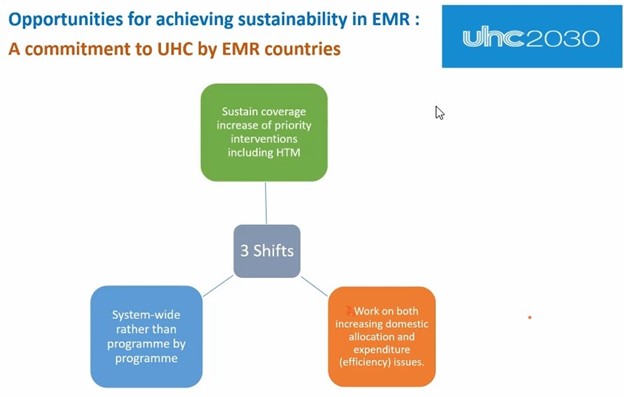
Source : Présentation de la réunion de l’EMRC
Enseignements tirés de la réponse à la pandémie COVID-19 : reconnaître la nécessité d’augmenter le financement des soins de santé
La réunion a servi de plateforme pour discuter des enseignements tirés de la pandémie de COVID-19. S’il ne fait aucun doute qu’elle a causé des ravages et a eu un impact sur les sociétés du monde entier, la réponse à la pandémie COVID-19 a également permis de tirer des leçons et des opportunités inestimables pour améliorer les systèmes de soins de santé malgré le chaos et les défis. L’un des principaux enseignements tirés de la pandémie est la sensibilisation accrue des décideurs politiques à l’importance d’investir dans les soins de santé. La pandémie a mis en évidence le rôle essentiel d’un système de soins de santé solide dans la protection de la santé publique et la stabilité économique. Par conséquent, la nécessité d’augmenter les ressources nationales allouées aux soins de santé, y compris les services essentiels tels que les services de lutte contre le VIH, la tuberculose et le paludisme, est aujourd’hui mieux reconnue.
Ces stratégies innovantes, nées de la nécessité pendant la pandémie, ont démontré leur efficacité et leur rentabilité. Alors que nous dépassons la phase aiguë de la crise COVID-19 (figure 6), il est impératif de tirer parti de ces enseignements et d’intégrer ces pratiques dans les soins de santé de routine. Ce faisant, nous pourrons renforcer la résilience de nos systèmes de santé et mieux nous préparer aux futures urgences sanitaires.
Figure 6 : Gestion de la crise COVID-19
Source : Présentation de la réunion de l’EMRC
En outre, la pandémie a mis en évidence l’importance d’une gestion financière prudente et d’investissements dans les infrastructures de soins de santé. La réorientation des fonds vers la mise en place de systèmes de soins de santé résilients peut contribuer à atténuer l’impact des crises futures et à faire en sorte que les communautés soient mieux équipées pour répondre aux nouvelles menaces sanitaires.
Défis à relever pour assurer la viabilité des soins de santé dans la région méditerranéenne de l’Union européenne
Il ressort de la réunion que l’instabilité politique et les catastrophes régionales ont constitué des obstacles importants à la viabilité des soins de santé, entraînant une forte dépendance à l’égard de l’aide extérieure des donateurs. La situation du Yémen en est un exemple : avant la crise de 2014, le pays consacrait environ un million de dollars à son programme de lutte contre le paludisme. Cependant, le financement a été entièrement interrompu après la crise, laissant le Yémen dépendant uniquement d’organisations telles que le Fonds mondial. De même, l’Irak a été confronté à des revers lors de la transition due aux situations de crise, ce qui l’a obligé à dépendre à nouveau de l’aide extérieure, bien que certaines ressources nationales soient encore allouées, ce qui n’a pas permis de répondre de manière adéquate aux besoins en matière de soins de santé.
Un autre défi pressant mis en évidence est l’accès inadéquat aux soins de santé pour les populations migrantes et les personnes déplacées à l’intérieur de leur propre pays. De nombreux pays ne disposent pas de dispositions explicites dans leurs politiques de santé pour répondre efficacement aux besoins de ces groupes vulnérables. Par conséquent, ils se heurtent à des obstacles pour accéder aux services de santé essentiels, ce qui exacerbe les disparités en matière de santé dans la région.
En outre, malgré les revenus comparativement plus faibles de la région, des épidémies concentrées de VIH persistent. Les experts ont constaté une augmentation inquiétante des nouvelles infections par le VIH, accompagnée de barrières sociales et culturelles qui entravent l’accès aux soins pour les populations clés et vulnérables. Cela souligne le besoin urgent d’interventions ciblées et de réformes politiques pour remédier à ces disparités et garantir un accès équitable aux soins de santé à tous les segments de la société.
Vers la durabilité des soins de santé : considérations clés
Dans le cadre de la gouvernance des soins de santé, des facteurs critiques requièrent une attention immédiate pour renforcer la durabilité et assurer la transition vers une plus grande autosuffisance. Les discussions qui ont eu lieu lors de la réunion ont porté sur ces domaines clés, soulignant la nécessité d’une attention particulière et d’initiatives stratégiques.
Mise en place d’une unité dédiée au développement durable
Pour donner le coup d’envoi du voyage vers la durabilité, il est impératif d’instituer une unité dédiée à la durabilité, investie de la responsabilité et de l’autorité nécessaires pour mener et superviser le processus de transition. Cette unité jouera un rôle central dans la planification, la coordination et la conduite des initiatives visant à atteindre les objectifs de durabilité. En centralisant la responsabilité et la direction au sein de cette unité, le processus gagne en cohérence et en direction, ce qui garantit une planification et une exécution efficaces.
Renforcer le rôle des institutions existantes
Tout en plaidant pour la création d’une unité de durabilité, il est également essentiel d’optimiser les structures de gouvernance existantes. Plutôt que d’abolir des entités telles que l’ICN, il est nécessaire d’accroître leur rôle et de les intégrer dans les institutions nationales. Cette intégration stratégique favorise une plus grande responsabilisation et permet de tirer parti de l’expertise et des connaissances acquises grâce à ces mécanismes. En outre, l’élargissement de la représentation au sein de l’ICN garantit la diversité des points de vue et favorise une prise de décision inclusive.
Engager diverses parties prenantes
Les efforts en faveur du développement durable nécessitent une collaboration entre différents secteurs et parties prenantes. Il est primordial d’impliquer des entités telles que le ministère des finances, les organes législatifs, le secteur privé et la société civile. Le secteur privé, en particulier, peut jouer un rôle central non seulement en plaidant pour l’allocation des ressources, mais aussi en stimulant l’innovation et l’efficacité au sein des systèmes de soins de santé. Toutefois, cet engagement doit s’accompagner de cadres solides pour gérer les conflits d’intérêts et garantir l’alignement sur les objectifs plus larges de la santé publique.
Planification et analyse financières
Une analyse complète des données financières est indispensable pour une prise de décision et une planification stratégique éclairées. Il s’agit de suivre les dépenses de santé, d’évaluer les déficits de financement et d’identifier les possibilités d’améliorer l’allocation des ressources nationales. Des outils tels que le Funding Landscape Tool proposé par les organisations internationales évoluant dans le domaine de la santé peuvent fournir des informations précieuses sur les dynamiques de financement et orienter les stratégies d’allocation des ressources. En outre, la transition progressive vers des modèles de financement nationaux prépare les systèmes de santé à la viabilité à long terme, en réduisant la dépendance à l’égard des sources de financement extérieures.
Renforcer la prestation de services
Les efforts visant à améliorer la prestation de services doivent donner la priorité à l’intégration des services de santé essentiels, y compris le VIH, la tuberculose et le paludisme, au sein des systèmes de soins de santé primaires. Cette intégration permet de fournir des soins complets et holistiques tout en optimisant l’utilisation des ressources. L’engagement de prestataires du secteur privé peut renforcer la capacité de prestation de services, à condition qu’il s’accompagne de mesures strictes de contrôle de la qualité et d’une surveillance réglementaire. En outre, il est essentiel de relever les défis liés à la main-d’œuvre et d’aligner les grilles de salaires pour retenir le personnel qualifié et assurer la continuité des soins.
Optimiser les produits de santé et les chaînes d’approvisionnement
Une gestion efficace des achats et de la chaîne d’approvisionnement est un pilier essentiel des systèmes de santé durables. Il est impératif d’opérer une transition progressive vers l’approvisionnement national, l’intégration des chaînes d’approvisionnement et les initiatives de renforcement des capacités. La rationalisation des processus réglementaires et l’exploration d’autres mécanismes d’approvisionnement peuvent accélérer l’accès aux produits de santé essentiels tout en atténuant les obstacles bureaucratiques. En outre, l’établissement de partenariats avec des agences internationales peut faciliter l’accès à des fournitures vitales, en particulier dans les régions confrontées à des sanctions ou à des contraintes au niveau de la chaîne d’approvisionnement.
Renforcer les capacités des populations vulnérables
Une gouvernance efficace des soins de santé implique de donner la priorité aux besoins des populations vulnérables et de favoriser l’inclusion au sein des systèmes de santé. Pour ce faire, il est nécessaire de s’attaquer aux barrières comportementales parmi le personnel de santé et les forces de l’ordre, et d’optimiser le rôle des organisations de la société civile (OSC). Les contrats sociaux avec les OSC peuvent compléter les efforts des gouvernements pour atteindre les communautés marginalisées, en assurant la continuité des soins au-delà du financement des donateurs. En outre, il est essentiel d’investir dans la durabilité des OSC pour assurer la résilience à long terme et l’engagement de la communauté.
Conclusion
La pérennisation des soins de santé nécessite des mesures proactives en matière de gouvernance, de financement, de prestation de services et d’engagement des parties prenantes. Si des progrès considérables ont été accomplis dans la lutte contre des maladies comme le VIH, la tuberculose et le paludisme, la pérennisation de ces résultats exige des efforts concertés et une vision stratégique. En encourageant la collaboration, en optimisant l’allocation des ressources et en donnant la priorité à l’inclusion, les systèmes de santé peuvent naviguer vers l’autosuffisance avec résilience et efficacité. En fin de compte, l’atteinte de la durabilité annonce le triomphe de l’autosuffisance et de l’autonomie nationales, reflétant un engagement en faveur d’un accès équitable aux soins de santé et de résultats durables en matière de santé.
